Регионарные методы анестезии в родах
В настоящее время в акушерстве все чаще стали использоваться методы регионарной анестезии, такие как спинальная и эпидуральная анестезии.
Таким образом, наиболее часто задаваемый вопрос: «Какая анестезия лучше? Спинальная или эпидуральная?».
Отвечая на него, мы должны понимать, что это два разных вида анестезии, которые могут использоваться для обезболивания в родах. Рассмотрим основные сходства и различия этих методик.
Основные сходства:
- Во время процедуры женщина находится в положении сидя или на боку.
- Во время выполнения анестезии, испытываются похожие ощущения.
- В обоих случаях блокируются болевые ощущения и расслабляются мышцы.
- Имеются идентичные противопоказания.
Но несмотря на кажущуюся схожесть этих двух видов анестезии, имеются весьма заметные различия, среди которых можно перечислить следующее:
- Различаются пространства в позвоночнике для введения анестетика – это может быть или субарахноидальное (при спинальной анестезии) или эпидуральное пространство.
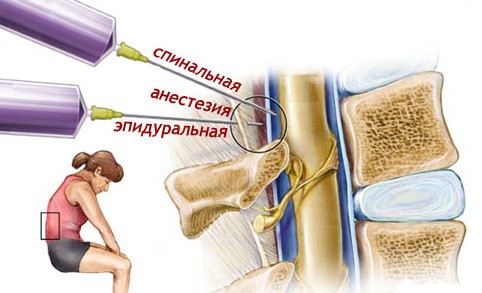
- Анестетик воздействует разными путями – в одном случае происходит блокада спинного мозга, в другом - блокируются конечные участки нервов.
- Иглы для прокола отличаются по толщине.
- Имеется разница в быстроте исчезновения болевой и тактильной чувствительности после введения препарата, а также их восстановления.
- Зафиксирован немного разный процент риска развития осложнений.
Показания для регионарных методов анестезии в родах:
Спинальная:
- Кесарево сечение;
- Фетальная хирургия.
Эпидуральная:
- выраженные болевые ощущения во время схваток, беспокой¬ное поведение будущей мамы;
- коррекция нарушений родовой деятельности;
- артериальная гипертензия любой этиологии (преэклампсия, гипертоническая болезнь, симптоматические артериальные гипертензии);
- кесарево сечение.
При операции кесарево сечение также возможно использование комбинированной спинально-эпидуральной анестезии.
Противопоказания к регионарным методам анестезии:
- нежелание пациента;
- кровотечения, клинически значимая гиповолемия любого генеза, шок;
- нарушения в свертывающей системе крови;
- гнойное поражение места пункции;
- непереносимость местных анестетиков;
- демиелинизирующие заболевания нервной системы;
- серьезные деформации позвоночника.
Осложнения
Очень редко, но осложнения все же случаются. Согласно статистике, это происходит менее чем в 0,05% случаев. Несмотря на то, что чаще всего осложнения проходят через некоторое время без последствий для матери и ребенка, их все же стоит перечислить:
- образование гематомы в эпидуральном пространстве.
- резкое снижение артериального давления и, как следствие, возникновение слабости и тошноты сразу после введения препарата.
- послеоперационные головные боли различной силы.
- инфицирование эпидурального пространства.
- боль в спине и др.
Стоит отметить тот факт, что прокол обычно производится на уровне третьего поясничного позвонка, а спинной мозг заканчивается на уровне второго, так что вероятность его повреждения при этом крайне мала.
Решение о необходимости обезболивания родов и методе обезболива¬ния всегда принимается врачом-акушером совместно с врачом-анестезиологом, с учетом индивидуальных особенностей отдельной роженицы, акушерской ситуации и состояния плода. Анестезиологическое пособие проводится опытным врачом-анестезиологом, с его дальнейшим наблюдением в послеродовом периоде.


